腎臓内科について
健康診断で「蛋白尿」や「血尿」が出ているとか、「腎臓の機能が低下している」と言われたことはありませんか?
腎臓の病気は経過が非常に長く、末期になるまで自覚症状がないことが多く、症状が出現したときには、透析をせざる得ない状態になっていることがあります。
さらに、腎臓病は進行すると透析になるだけでなく、心筋梗塞、脳梗塞、脳出血など脳心血管疾患と呼ばれる生命を脅かす病気になりやすくなってしまいます。
「血圧が高い」とか「血糖値が高い」と言われたことはありませんか?
高血圧、糖尿病、メタボリックシンドロームなどの生活習慣病も経過が長い病気ですが、症状がないことが多く、心筋梗塞、脳梗塞、脳出血などの重篤な病気が起こったときにはじめて診断されることが多々あります。
最近、これらの生活習慣病が原因となった腎臓病の患者さんが増加しており、透析になる方も年々増加しています。
腎臓病だけでなく、高血圧、糖尿病、メタボリックシンドロームなどの生活習慣病は、早期発見・早期治療が非常に大切です。
以上のことから、当クリニックでは下記のような方針で診療を行ってまいります。
- 1早期での腎疾患の発見・治療
できるだけ早期に腎疾患を発見し、早期に適切な治療を行います。 - 2進行した腎疾患患者に対する治療
残念ながら、全ての患者様が早期に腎疾患と診断されるわけではなく、腎機能障害が高度に進行した状態で診断されることも少なくありません。しかし、腎機能障害が進行している場合でも、食事療法や薬物療法によって腎機能障害の進行を遅らせることが可能です。当クリニックでは、このような患者様に対しても腎臓専門医と管理栄養士が連携し、積極的に治療を行ってまいります。 - 3全身疾患に伴う腎疾患患者の治療
(糖尿病、循環器疾患、リウマチ膠原病などに合併した腎疾患)
腎臓病は全身疾患に付随して起こることがありますが、腎機能障害が進行すると使用できる薬剤が限られてしまうため、治療が難しくなります。当クリニックでは腎疾患だけでなく、糖尿病、循環器疾患、リウマチ膠原病など幅広い専門医としての診療経験を有する医師が、全身疾患に伴う腎疾患患者様の診療を積極的に行ってまいります。
どのようなときに腎臓内科を受診したら良いのか
健康診断でたんぱく尿や血尿を指摘されたとき
腎臓病を発症しているサインの一つに、たんぱく尿や血尿が挙げられます。たんぱく尿や血尿が出ている際には、糸球体腎炎という腎臓病が起こっている可能性があります。糸球体腎炎とは、血液をろ過して尿をつくる「糸球体」という装置に障害が起こる病気です。この病気を放置すると、将来的に腎不全になり、透析をしなければならなくなる可能性があります。また、この糸球体腎炎にはさまざまな原因があり、その原因によって、治療方法や予後が異なります。
以上のことから、糸球体腎炎は早期に発見し、腎臓内科で精密検査を行ったうえで治療を開始する必要があります。もし、健康診断でたんぱく尿や血尿を指摘されたら、ためらわずに当クリニックを受診してください。
糖尿病、高血圧症、メタボリック症候群、膠原病などの方
糖尿病、高血圧症、メタボリック症候群、膠原病などでも腎臓病が起こり得ます。健康診断のつもりで、一度当クリニックを受診していただけたらと考えております。
以下の症状がある方
足のむくみ、尿の色が黒い、尿の泡立ちがひどい、血圧が高いなど、気になる症状がありましたら、気兼ねなく当クリニックを受診してください。
慢性腎臓病(CKD: Chronic kidney disease)
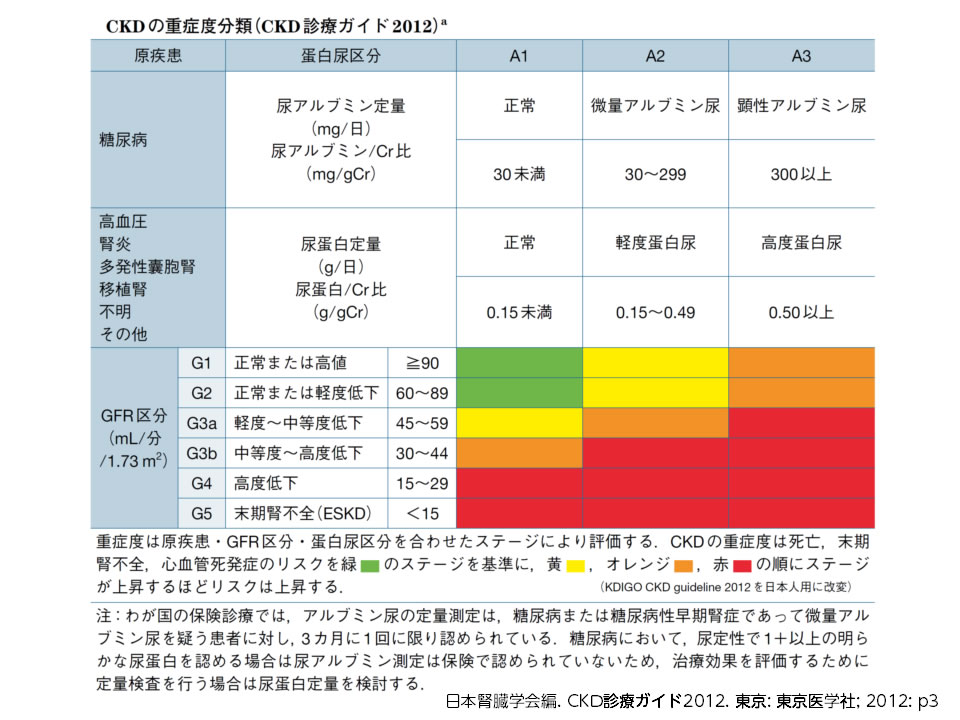
慢性腎臓病(以下、CKD)とは、たんぱく尿や血尿などの腎機能障害、または糸球体濾過量(GFR)が60 ml/分/1.73 m2未満の腎機能低下が、3ヵ月以上持続する状態のことを言います。
CKDは透析の予備軍であるだけでなく、心血管疾患、入院、および死亡の独立した危険因子であることが知られており、現在、日本では約1,330万人のCKD患者がいるといわれています。これは、成人の8人に1人がCKDを患っていることに当たる数であり、その数の多さから新たな国民病としても注目されており、最近、厚生労働省もCKD対策に乗り出しています。
腎臓病は、一定以上腎機能が悪くなると機能回復が困難なうえ、次第に病状が悪化し、最終的には透析が必要になってしまいますが、腎機能障害が軽度な早期のうちに発見し、治療を始めると、完治させることもできます。このようなことから、CKDの基本理念として、たんぱく尿や血尿などの検尿異常や腎障害を早期に発見し、腎臓病の発症や心血管疾患の発症を予防することがあげられております。健康診断で検尿異常や腎障害(どのような異常でも)を指摘されたら、気兼ねなく当クリニックを受診してください。
次に、CKDに対する治療法ですが、これは腎機能によって異なります。下表にCKD重症度分類と治療を示しますが、腎機能が悪化するに伴い、治療方法が変化することがわかります。特に、推定GFRが30 ml/分/1.73 m2以下で、透析療法が行われていない場合、腎機能を悪化させないために、厳格な薬物療法・食事療法・生活指導が行われ、さらに、この時期に透析療法の説明と選択が行われます。
CKD重症度分類
CKDステージと治療
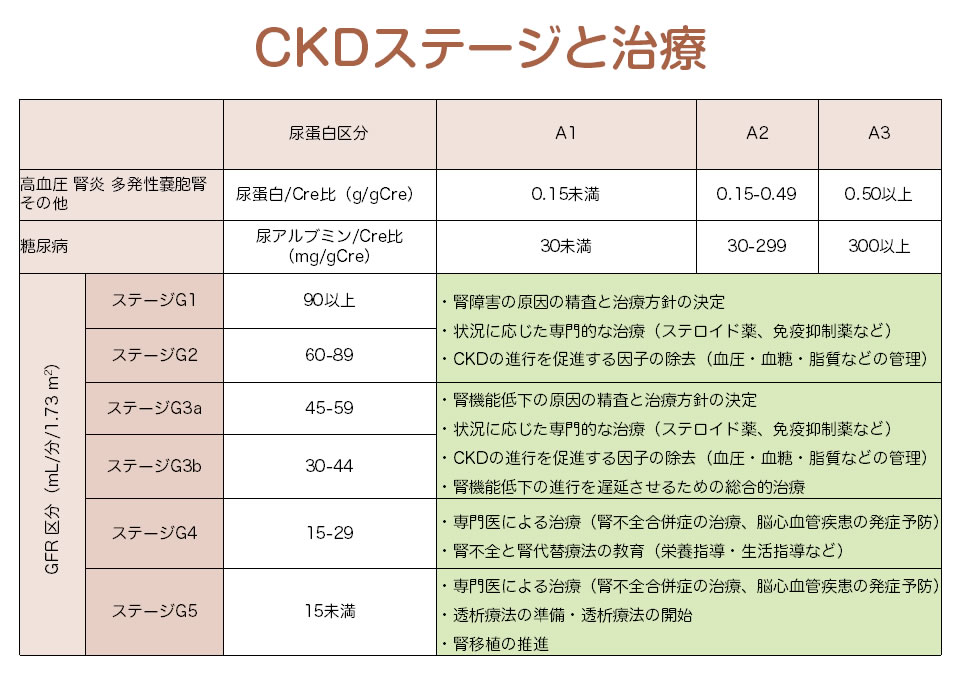
しかし、これらの全てを医師だけで行うことは不可能なため、看護師、栄養士、薬剤師も、患者さまに対しての指導を行っています。最近では、CKD治療の一環として、看護師、栄養士、薬剤師を中心とした医療スタッフが、患者さまへの腎不全指導のために、腎臓病教室を開く機会が増加しています。患者さまも、医師以外の医療スタッフから話を聞いたり、ほかの患者さまと触れ合うことによって、腎臓病と向き合う姿勢が変化し、良い治療効果が得られると考えられています。
包括的腎代替療法
腎不全が進行すると、体内の水分・電解質のバランスが保てなくなったり、老廃物を除去できなくなったりするため、腎臓の機能を補う治療が必要となります。これには、水、電解質、そのほかの老廃物を除去する「透析療法」と、腎臓の機能をほぼ代償する「腎移植」の二通りの治療法があります。
透析療法には、血液を透析器を通してきれいにして戻す「血液透析」と、お腹にカテーテルという管を入れ、それを通して透析液を出し入れする「腹膜透析」の2種類があります。
腎移植には、家族・配偶者・身内から、2つの腎臓のうち1つを提供してもらう「生体腎移植」と、脳死や心臓死になられた方から腎臓の提供を受ける「献腎移植」の2種類があります。
末期腎不全になった際には、年齢、身体状況、社会背景、生活スタイル、性格などを考慮したうえで、その人に最も合った治療法を選択する必要があります。そして、これらの治療はすべて互いに相反するものではないので、同等に選択すべきであると考えられています。具体的な例をあげると、最初に腹膜透析から開始し、その後に血液透析に移行したり、また、その逆の順に行うことも可能です。また、腹膜透析と血液透析の併用療法という方法を、腹膜透析または血液透析への移行の橋渡しとして行うことも可能です。さらに、どの透析形態からも移植を行うことができ、移植後に腎機能が低下した場合、どの透析形態への移行も可能です。すなわち、血液透析・腹膜透析・腎移植は、それぞれが相補的な治療法と考えられており、最近では、これらの3つの治療法をあわせて「包括的腎代替療法」と呼ばれています。
腎代替療法は、患者さまの年齢、身体状況、社会背景、生活スタイル、性格などを考慮し選択されます。当クリニックでは、患者様にしっかりと説明・相談した上で、どの腎代替療法を行うか決定し、専門連携施設に紹介いたします。





